Diabetes mellitus je skupina onemocnění, ve kterých se ve srovnání se zdravými lidmi zvyšuje hladina glukózy v krvi u lidí. Hlavními příznaky jsou zvýšené žízeň, časté močení, únava a plísňové infekce, které nelze vyléčit. Může dojít k nevysvětlitelnému úbytku hmotnosti, pokles vidění, oslabení paměti a další problémy.
Diabetes mellitus odkazuje na endokrinní patologie. Onemocnění je charakterizováno nerovnováhou homeostázy (stálost vnitřního prostředí), v důsledku selhání intraregionální funkce pankreatu a zhoršenou metabolickou regulací.
Hlavním klinickým příznakem diabetu je stabilně zvýšená hladina cukru v krvi (hyperglykémie). Zdravá hladina cukru v krvi na prázdném žaludku u dospělého by neměla překročit hranice 5, 5 mmol/l. U starších lidí je povoleno mírné zvýšení ukazatelů (ne více než 1 mmol/l).
Patogeneze (původ) onemocnění
Hlavní roli ve vývoji onemocnění hraje inzulín. Jedná se o endokrinní (intra -sektor) hormon produkovaný pankreasem. V těle provádí několik životně důležitých funkcí:
- Dodávka glukózy (hlavní zdroj energie) v tkáni a buňkách.
- Regulace počtu ketonů (acetonové těla - produkty toxického metabolismu).
- Stimulace syntézy glykogenu s vysokou molekulovou hmotností (glukózová rezerva).
- Posílení produkce proteinu a inhibice jeho rozpadu.
S destabilizací produkce a spotřeby inzulínu je ztracena kontrola nad uvedenými metabolickými procesy a vyvíjí se diabetes. Diabetes mellitus je nevyléčitelný. Eradikační terapie, schopná zničit destruktivní proces v těle nebo jeho začít v opačném směru, neexistuje. Diabetes může být nemocný bez ohledu na věk a pohlaví. Patologické změny metabolismu a produkce hormonů vznikají pod vlivem několika faktorů, které určují typifikace onemocnění.
Typy a příčiny nemoci
Klasifikace hlavních typů onemocnění na prvním a druhém místě je založena na etiologii (příčinách výskytu) a použité terapeutické taktice.
První typ
Inzulín -dependentní cukrovka diabetu 1. typu (ICD 1), jinak mladistvý, je tvořen v dětství a mladistvém věku a může být vrozený. Vyznačuje se ztrátou účinnosti slinivky břišní. Tělo není schopno vykonávat endokrinní funkci pro výrobu inzulínu. Při absenci hormonálního vodiče je glukóza koncentrována v krvi.
Buňky mozku, nervového systému, epidermis, svalového aparátu a všech ostatních orgánů a systémů nedostávají plnou výživu. Současně zažívají buňky samotné žlázy hlad cukru, což vede k jejich uschnutí. Nekontrolovaná akumulace ketonů je nebezpečím globální intoxikace těla. U dětí je tento stav snadno přeměněn na ketoacidotický stav s možnou smrtí.
Důvody
Dva hlavní důvody rozvoje ISD 1. autoimunitu. Je to důsledek selhání imunitního systému, který ignoruje ochranné funkce a produkuje protilátky, které ničí pankreatické buňky. Spoušť (impuls) k aktivaci patologických procesů je:
- Nemoci virové geneze: HIV a AIDS, prasečí (příušnice), odrůdy herpetických virů (cytomegalovirus, Kosaki, Epstein-Barra).
- Více alergií.
- Zdravá strava (převaha rychlých uhlohydrátů) na pozadí nízké fyzické aktivity, obezity.
Autoimunitní reakce mohou nastat v důsledku nesprávné léčby určitými typy léků. Druhým důvodem je genetická predispozice (dědičná přítomnost v těle poškozených genů). Onemocnění se vyvíjí v důsledku dominance postižených genů, recesivní mutace (dědičnost přes oba rodiče).
Modifikovaný fond genů není 100% zárukou rozvoje nemoci. Při narození dostává dítě dědičnou predispozici a ne diabetes. V tomto případě není vyloučen nepřímý přenos genetických informací. Pokud jsou rodiče zdraví, může být zděděna tendence k diabetu od dědeček a babiček.
Druhý typ
U lidí ve věkové kategorii 40+ se vyvíjí diabetes inzulínu -dependentní diabetes 2. typu. Na rozdíl od typu mladistvého si pankreas zachovává intraregionální schopnosti a stabilně produkuje inzulín. Glukóza se hromadí v krvi kvůli skutečnosti, že inzulínová rezistence postupuje-porušení reakce na hormon (citlivost buněk na hormon a schopnost jej plně utratit). Vzhledem k chronickému nezajištění inzulínu v těžkém stádiu onemocnění přestane jeho syntéza.
Důvody
Hlavním důvodem výskytu inzulínové rezistence je obezita. Mezi další faktory vyvolávající vývoj diabetu 2. typu patří:
- Chronické patologie pankreatu, orgány hepatobiliárního systému, kardiovaskulární onemocnění.
- Zdravá vášeň pro alkoholické nápoje.
- Porušení potravinového chování (gastronomické závislosti na sladkosti, nekontrolovaná chuť k jídlu).
- Funkční selhání kůry nadledvin v důsledku dlouhodobé terapie s léky obsahujícími hormony.
- Tísně (chronický psychomotivní stres).
Kromě toho existuje nefunkční dědičnost. Tento faktor je spuštěn ve spojení s těmito důvody v 80% případů. Riziko vzniku onemocnění u žen v předběžném období a během menopauzy. Důvodem je změna hormonálního stavu a sadou nadváhy.
Navíc
Mezi další typy diabetu patří:
- GSD (gestační diabetes těhotných žen). Vyvíjí se ve druhé polovině perinatálního období. Důvody jsou: zvýšené zatížení pankreatu, snížení produkce inzulínu v důsledku vysoké aktivity hormonů sexuálních steroidů (progesteron).
- Lada-Diabetes (latentní autoimunitní diabetes dospělých). Vyvíjí se podle typu závislého na inzulinu, ale má příznaky druhého typu.
- Modi-Diabetes (skupina genetických onemocnění).
Důležité! Diabetes mellitus se nevztahuje na nakažlivá nemoci!
Vzhledem k neinfekčnímu původu je nemožné být infikován diabetem krví, vzdušnými kapičkami nebo jinými způsoby.
Fáze a příznaky
Všechny typy onemocnění mají třístupňové progresivní fáze kurzu s přidáním četných komplikací. Intenzita symptomů závisí na stadiu nemoci:
- Počáteční (počáteční) nebo kompenzovaný. Vzhledem k plnému provozu kompenzačního mechanismu se pod vlivem léčiv a dietetické terapie drží stabilní kontrola nad množstvím glukózy v krvi. S výhradou lékařských doporučení se potenciální komplikace nesmí vyhlásit.
- Průměrná fáze subkopenzace. V této fázi se projevují příznaky diabetu, doprovodných onemocnění (komplikace). Je obtížné omezit indikátory glykémie na přípustné úrovni, protože tělo funguje na hranici schopností.
- Dekompenzované nebo závěrečné fáze. Vyznačuje se vysokou úrovní cukru a nedostatkem schopnosti jej stabilizovat. Tělo ztrácí schopnost bojovat proti patologii a odolat vývoji komplikací. Tento stav snadno prochází do diabetiky, které následuje smrt.
Hlavní příznaky
Inzulín -rezistentní diabetes mellitus rozlišuje latentní proud. Výslovné příznaky se nemusí objevit několik let, protože nemají žádné charakteristické rysy. Potenciální diabetici často nevěnují dostatečnou pozornost změně studny na začátku nemoci. Zvýšená hladina glukózy v krvi je detekována náhodou při plánovaném lékařském vyšetření nebo na základě výsledků biochemické analýzy předepsané, když pacient cirkuluje.
Onemocnění typu 1 se vyvíjí v nuceném režimu, příznaky jsou intenzivně exprimovány (zejména u dětí). Předčasná hledání lékařské pomoci představuje vážnou hrozbu pro lidské zdraví a život. Projev symptomů typu 1 a 2 je podobný. Hlavními příznaky naznačujícími vysokou koncentraci hladiny cukru v krvi jsou:
- Snížení fyzických a mentálních schopností.
- CSU (syndrom chronické únavy) a Disania (porucha spánku).
- Polydipsy (permanentní žízeň).
- Pollakiuria (intenzivní vyprazdňování močového měchýře).
- Cefalgický syndrom (bolest hlavy) spojená s chronicky vysokým krevním tlakem (krevní tlak).
- Hyperhidróza (intenzifikace pocení).
- Polyfágie (zvýšení chuti k jídlu neregulované mozkem).
- Systematické SARS a nachlazení, ke kterým dochází v důsledku oslabení imunity.
- Dlouho -regenerace epidermis (kůže) po poškození.
Progresivní diabetes mellitus charakterizuje:
- Vůně amoniaku z ústní dutiny (s vývojem mladistvého typu nemoci).
- Změna struktury nehtových desek (stratifikace) a vlasů (suchost, křehké).
- Hyperkeratóza (keratinizace vrstvy kůže na nohou), se zhoršeným desquamací (exfoliace).
- Dermatomykóza (plísňové onemocnění nehtů a kůže).
- Teleangiectasia (vaskulární hvězdy) postupující v výrazné vaskulární síti pod kůží.
- Astenia (neuropsychologická podřadnost).
- Ataxie (porušení koordinace).
- Porucha paměti, vidění, pozornost.
- Nemotivovaná podrážděnost, nahrazená apatií.
- Tachykardie (porušení rytmické funkce srdce).
- Artralgie (ne zánětlivá bolest v kloubech).
- Passezhestia (necitlivost nohou), křeče, pocit pálení v končetinách.
- Vyhynutí libido (sexuální přitažlivost).
Genderové symptomy jsou u žen-kadidózy (vaginální houba), nomity (porušení cyklu oválného-deskriptu), u mužů-slabá erekce (až do erektilní dysfunkce, jinak impotence), alopecie (plešatost). Později se spojí reprodukční selhání s charakteristickou neschopností pojetí dítěte.
Navíc
Konkrétní projevy zahrnují následující syndromy diabetu:
- Syndrom morikálu je vývojová odchylka u dětí s mladistvým diabetem.
- Somoji syndrom - „skoky" cukru kvůli nesprávné inzulínové terapii.
- Metabolická odolnost vůči inzulínu.
- Syndrom Morning Dawn - Hyperglykémie na lačný žaludek.
S výraznými komplikacemi onemocnění se Raynaud syndrom spojuje - porušení krevního oběhu v končetinách s bolestivou passsia.
Běžné komplikace diabetu
Průměrná délka života u diabetu do značné míry závisí na prevenci komplikací. Důvodem postižení a smrti pacienta jsou nejčastěji první důsledky diabetu a nesoulad s pravidly terapie. Komplikace jsou klasifikovány jako akutní a chronické. V prvním případě se zhoršení v pohodě může vyvinout od několika dnů na několik hodin.
Akutní stavy jsou diabetická krize vyvolaná hyperglykémií nebo rychlým snížením hladiny cukru v krvi (hypoglykémie). Hypoglykemická krize je charakterizována poklesem glukózy na kritickou úroveň 2, 8 mmol/l, když osoba ztratí vědomí. Hyperglykemická krize je tří typů, v závislosti na příznacích a spouštění vývoje:
- Hyperosmolar (hlavním důvodem je typ nekontrolované diabetes typu 2).
- Laktacidotické (vyvíjí se kvůli akumulaci kyseliny mléčné v krevní plazmě a periferní tkáně nervového systému).
- DKA nebo diabetická ketoacidóza (akumulace ketonů těl v krvi v důsledku nedostatku inzulínu).
Bez pohotovostní lékařské péče se stav krize zpravidla nedělá. Jinak se pacienti vyvinou diabetickou kóma. Chronické komplikace mají zdlouhavou povahu vývoje. Nejběžnější a nejoblíbenější v povaze kurzu jsou angiopatie (diabetické léze krevních cév) v důsledku změněného složení krve a poruch oběhu.
Co je angiopatie, závisí na umístění jeho vývoje:
- Patologické změny v cévách ledvinového aparátu (nefropatie) s následným vývojem selhání ledvin.
- Poškození vaskulárního systému mozku (encefalopatie), ohrožující demence (získaná demence).
- V důsledku toho angiopatie koronárních cév: srdeční infarkt, koronární srdeční choroby (koronární srdeční choroby).
- Mikro- a makroangiopatie krevních cév dolních končetin s vývojem diabetické nohy (dále jen gangrénní nohy).
- Porucha dodávky krve do oční sítnice (retinopatie) s hrozbou úplné ztráty vidění.
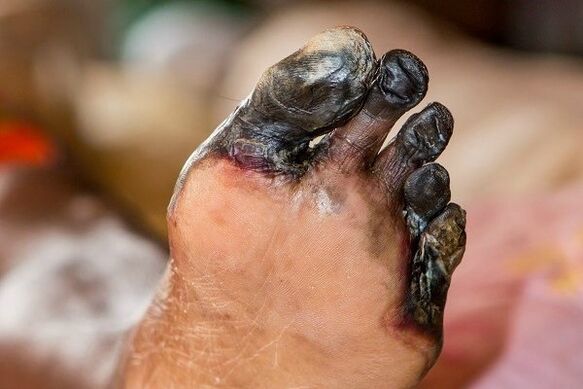
Angiopatie vedou k atrofii nervových vláken (diabetická neuropatie).
Laboratorní diagnostika
Diabetes může být diagnostikován pouze laboratorním krevním testem na kvantitativní obsah glukózy. Komplexní zkouška zahrnuje několik typů testů:
- Základní analýza kapiláry (z prstu) nebo žilní krve.
- GTT (glukosotolerantní test) pro stanovení stupně absorpce glukózy.
- Analýza úrovně glykosylovaného (glykovaného) hemoglobinu HbA1c (retrospektivní hodnocení glykémie za 4 měsíce).
- Krevní testování na množství protilátek na glutamatdecarboxylázu (protilátky GAD) pro stanovení typu diabetu.
- Analýza moči pro protein a glukózu (u zdravých lidí nejsou v moči žádná data).
Kromě toho jsou předepsány diagnostické postupy hardwaru: EKG, ultrazvuk, angiografie (vaskulární studie).
Základní principy léčby
Diabetes mellitus netoleruje zanedbávání léčby. Život s takovou nemocí znamená léčené v trvalém režimu. Terapie patologie je založena na užívání drog a výživy stravy. Hlavní úkoly léčby: přivést co nejblíže ukazatele glykémie k regulačním hodnotám, zpomalte progresi onemocnění, zpoždění rozvoje souběžných komplikací.
Metody základní léčby:
- Inzulinová terapie (zavedení injekčního lékařského inzulínu pro simulaci jeho přirozené produkce u 1 typu onemocnění).
- TABLETIZOVANÉ CUKROVÉ DRUKY (s typem závislým na inzulínu).
- Dietní terapie (dodržování pravidel stravy „Tabulka č. 9").
- Třídy fyzioterapeutických cvičení.
Důležité! Schéma a dávky injekcí inzulínu jsou endokrinolog předepisovány jednotlivě. V každém jednotlivém případě jsou také vybrány léky Saharardu.
Je povoleno používat tradiční medicínu:
- Dřevěné výrobky (kůra, ledviny).
- Imunostimulační směsi ořechů a povolených sušených plodů (švestky, fíky, jablka).
- Léčivé byliny (pampeliška, lopuch, wort sv. Jana, děti, kopřivy atd. ).
- Med (Limited) a včelařské výrobky.

Před použitím receptů netradičního medicíny je nutné získat schválení účasti endokrinologa/
Předpověď
Vzhledem k tomu, že diabetes odkazuje na nevratné podmínky, otázka, kolik let lidé s takovou diagnózou žijí u všech diabetiků. Nikdo nebude brát přesnou postavu. Existují určitá data z lékařské statistiky, podle nichž se životní cyklus s typem inzulintů sníží o 5-8 let. S onemocněním závislou na inzulínu se u žen zkracuje po dobu 19–20 let v polovině populace mužů o 10-12. Genderové kritérium však není prvořadým ukazatelem počtu let přidělených diabetiky.
Kvalita života má hlavní důležitost, že pacient je schopen samostatně zvyšovat. Pokud se nemůžete zbavit cukrovky, je nutné se naučit, jak jej spravovat, to znamená, udržovat jasnou kontrolu. To pomůže zpomalit proces rozvoje komplikací - hlavní příčinu časné úmrtnosti diabetiků.
Udělejte si život s diabetem co nejúplnější a prodloužte jeho trvání, můžete pozorovat pouze všechna lékařská doporučení. Endokrinologové důrazně doporučují účast na třídách na „Diabetes School", kde jsou podrobně studovány všechny metody zlepšování kvality života, prevence negativních důsledků a taktiky léčby.
Výsledky
Je nemožné eliminovat diabetes. S takovou diagnózou musí člověk dostávat odpovídající léčbu na celý život, dodržovat stravu a opustit závislosti. Hlavní příčiny nemoci jsou:
- Demontážená dědičnost.
- Zhoršené funkce imunity.
- Zdravý životní styl.
Pro včasnou diagnózu je nutné pečlivě naslouchat změně v pohodě a pravidelně podstoupit laboratorní vyšetření pro obsah glukózy v krvi. Jak dlouho žijí s patologií, závisí na kontrole vysokých kvality nad diabetem.






















